 在注射藥物來刺激卵子與細心觀察與追蹤後, 通常我們會在注射人類絨毛膜激素hCG後35個小時剛剛要排卵前, 用陰道超音波導引來取卵, 這個手術在我們 Newport Beach 手術中心進行.
在注射藥物來刺激卵子與細心觀察與追蹤後, 通常我們會在注射人類絨毛膜激素hCG後35個小時剛剛要排卵前, 用陰道超音波導引來取卵, 這個手術在我們 Newport Beach 手術中心進行.
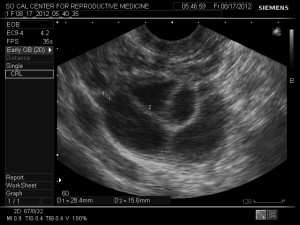
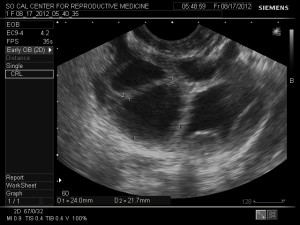
在陰道超音波導引時,病人會舒服的躺在平時做女性腹腔檢查的床上. 我們採靜脈注射麻醉與藥物. 在陰道超音波取卵前我們會使用消毒過的陰道擴張器來避免傷害到卵子. 陰道超音波導引器的一旁有附屬的長針頭,針頭的尾端附屬著一條細小塑膠吸管連接到一個抽吸器.
醫生利用陰道超音波導引來掃描卵巢與卵子. 當病人被麻醉後, 長針穿過陰道直接穿到卵泡中, 此時開始抽吸卵泡中的液體與卵子到塑膠管內. 我們的胚胎技術師會用顯微鏡來檢查塑膠管內的卵泡液體來篩選出卵子. 在很多情況下, 卵泡內並沒有卵子, 所以卵泡量並不等與卵子量. 當兩個卵巢內的卵泡都吸取完的同時, 先生必須到實驗室取出精液, 來進行受精的步驟.
在實驗室內有兩個方法可以達成這個結果. 第一種將精子與卵子混合, 讓精子自然附著然後穿透卵子外膜, 將基因與染色體與卵子細胞質融合. 有時精子無法附著卵子, 有時卵子與精子都正常, 但卻無法受精.這都是我們無法預料的. 另一種直接將精子凖確的注射進卵子細胞內, 稱為胞漿精子注射 (Intracytoplasmic Sperm Injection, ICSI) 以提高受精機率.此技術在1993年發明至今效果良好及甚為安全, 用於幫助精子量過低, 以及增加受精卵數與正常胚胎數, 來提高胚胎移植的成功率.
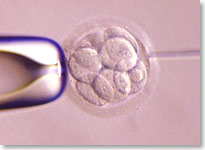
胚胎要著床之前必須先破殼而出完成孵化, 胚胎有時候會因為透明帶(卵殼)太硬, 太厚, 無法分泌溶解酵素或其他的障礙, 導致胚胎無法破殼, 孵化及著床. 此種技術是近年來發展來幫助胚胎孵化的特殊處理技術, 這種方式非常精, 不會傷害到胚胎本身, 利用顯微操作的技術, 把六到八個細胞胚胎的透明帶削薄, 打洞, 讓胚胎順利孵化.
起初此項技術只用於年紀四十以上, 透明帶(卵殼)異常過厚, 和人工受孕失敗的女性. 但我們目前已經常規用於所有胚胎移植的病人. 每個不孕中心做胚胎雷射輔助孵化術的效果不同, 也因此有些爭論. 但我們必須了解有許多不同的打洞方法, 例如用酸液或用雷射切割開洞. 還有洞的大小, 胚胎孵化時的品質對成功與否都相當重要. 同時, 我們要強調的是胚胎雷射輔助孵化術不會改變胚胎的品質. 還有, 雖然此技術可以提高著床成功率, 但是懷孕成功與否是一個與年齡, 和染色體結構息息相關的事情.
人工受孕的最後階段為胚胎移植. 以前胚胎同常在取卵後一到五天內移植. 但隨著胚胎生理學知識的發展, 我們發現基因異常的胚胎在取卵五天後停止成長, 所以有些中心會延長胚胎移植的時機來篩除異常胚胎. 我們中心選擇第五天進行植入, 由我們經驗豐富的實驗技術師來決定胚胎採選. 基本上我們採選胚胎形態正常, 和基因測驗正常的胚胎. 胚胎移植的數量決定於病人的年齡以及移植的時機, 通常年齡越大越早植入, 胚胎移植數量也較多個.當採選完後, 植入子宮的專業技術由我們的醫生來操作.
隨著試管嬰兒科技的發展, 我們逐漸了解到移植胚胎是人工懷孕流程最重要的步驟, 不同的胚胎移植位置與方法是為懷孕成功的關鍵. 在移植胚胎的過程中應避免對胚胎造成傷害, 應該直覺的將胚胎植在最容易著床的位置. 但是很多醫師都採取一種類似人工受精 (IUI)的盲目技術, 有些使用超音波導引術. 有證明顯示此類的盲目移植法會造成25-30%子宮腔外著床的案例.
有報告指出用腹腔超音波導引的著床技術可以提高IVF 成功率. 我們中心發現用陰道超音波引導更容易, 也更能精準的將胚胎直接植入子宮內. Dr. Anderson 在2000年開始使用這個技術後, 採用新鮮和冷凍胚胎的懷孕率馬上增加, 同時著床率也相對的提高. 當時沒有其他的可變因素來解釋懷孕率與 著床率的提高. 之後, 這個由Dr. Anderson啟發的技術也漸漸由其他國家的醫師採用. Dr. Anderson 在2001 年參加太平洋海岸生殖學協會的會議時經由這個技術贏得了實踐醫生獎項. 於2002 年4月Dr. Anderson 的陰道超音波引導移植術的論文在生殖與不孕醫學雜誌上發表. 同時他也在一本有關胚胎移植的醫書內詳細的寫了一篇關於陰道超音波引導移植術的學術文章.